vispārinājums
Mitrālu nepietiekamību (vai mitrālu regurgitāciju ) veido kreisās atrioventrikulārās atveres nepilnīga aizvēršana, kurā atrodas mitrālas vārsts (vai mitrālais vārsts); tas notiek kambara systoles fāzē, tas ir, sirds kambara kontrakcijas brīdī; līdzīgos apstākļos, atrodot atveri, kas nav pilnībā aizvērta vārstuļa nesaturēšanas dēļ, asinis atgriežas daļēji atpakaļ, virzoties no kreisā kambara uz kreiso ariju: tā ir tā sauktā mitrālā regurgitācija.
Mitrālo nepietiekamības cēloņi ir daudz un tādi, kas var radīt traumu vienā vai vairākos mitrālā vārsta komponentos. Simptomi, kaut arī mazāk acīmredzami, ir ļoti līdzīgi mitrālās stenozes simptomiem: aizdusa, priekškambaru fibrilācija un vājums, nosaucot tikai dažus.
Lai noteiktu mitrālās mazspējas diagnozi, tiek izmantotas dažādas instrumentālās metodes: elektrokardiogrāfija, ehokardiogrāfija, krūšu kurvja rentgenogramma un sirds kateterizācija katrai ir atšķirīgas priekšrocības sirds slimību apjoma novērtēšanā. Ārstēšana ir atkarīga no mitrālās mazspējas smaguma: ja situācija ir kritiska, nepieciešama operācija.
Kas ir mitrāla nepietiekamība
Patoloģiskā anatomija un patofizioloģija
Mitrāls nepietiekamība, ko sauc arī par mitrālu regurgitāciju, sastāv no nepilnīgas kreisās atrioventrikulārās atveres slēgšanas, ko vada mitrālais vārsts (vai mitrālas vārsts).
Normālos apstākļos kambara systoles laikā (kad vēdera dobuma līgumi) mitrālais vārsts hermētiski aizver cauruļvadu starp atriumu un kambari; līdz ar to asins plūsma notiek tikai vienā virzienā pret aortu.
Mitrālas nepietiekamības klātbūtnē patoloģiskais notikums notiek tieši kambara systoles fāzē: kad vēdera dobuma līgumi, asins daļa, nevis pagriežot aortu, atgriežas atpakaļ un atgriežas augšējā kreisajā atrijā. Šā iemesla dēļ mitrāļu nepietiekamību sauc arī par mitrālo regurgitāciju.
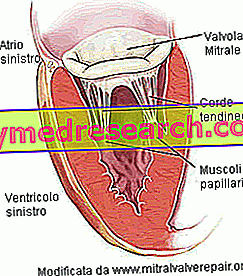
Pirms mitrālā vārsta izskatīšanas un darbības mitrālās mazspējas gadījumos (attiecīgi analizējot patoloģisko anatomiju un fiziopatoloģiju) ir lietderīgi pieminēt dažas vārsta pamatīpašības:
- Vārsta gredzens . Savienojošo audu apļveida struktūra, kas nosaka vārsta atveri.
- Vārsta atveres diametrs ir 30 mm un tā virsma ir 4 cm2.
- Divi atloki priekšā un aizmugurē. Šā iemesla dēļ tiek teikts, ka mitrālais vārsts ir divpusējs . Abi atloki iederas vārsta gredzenā un skatās uz ventrikulāro dobumu. Priekšējā brošūra skatās uz aortas atveri; tā vietā aizmugurējais atloks ir vērsts uz kreisā kambara sienu. Vāciņi sastāv no saistaudiem, kas bagāti ar elastīgām šķiedrām un kolagēnu. Lai atvieglotu atveres aizvēršanu, atloku malām ir īpašas anatomiskas struktūras, ko sauc par commissures. Uz atlokiem nav tiešas kontroles, nervu vai muskuļu tipa. Tāpat nav vaskularizācijas.
- Papillārie muskuļi . Tie ir divi un ir vēdera muskuļu paplašinājumi. Tos apsmidzina koronāro artēriju asinsvadi un nodrošina stabilitāti tendinozajām auklām.
Mitrālas nepietiekamības klātbūtnē, pamatojoties uz iedarbināšanas cēloni, ievainojumi tiek radīti vienam vai vairākiem no šiem vārstu komponentiem. Pamatojoties uz ietekmi, ko izraisa katrs cēlonis, tika izdalīti divu veidu mitrālās mazspējas veidi, katrs grupējot dažādas fiziopatoloģiskās uzvedības. Tāpēc mums ir:
- Akūta mitrālā vārsta nepietiekamība.
- Hroniska mitrāla mazspēja.
Atšķirība starp akūtu un hronisku formu, pirmkārt, ir atkarīga no ātruma, ar kādu pati kardiopātija ir izveidota. Tomēr pirms došanās uz šo punktu mums ir jāprecizē daži fiziopatoloģiskie aspekti, kas ir kopīgi abām formām.
Mitrālas nepietiekamības gadījumā gan kreisā, gan kreisā kambara ietekmē asins plūsmas patoloģisko adaptāciju. Normālos apstākļos ventrikulārās sistoles laikā mitrālā hermētiskā slēgšana nodrošina asins plūsmas vienvirziena virzību uz aortu. Mitrālas nepietiekamības klātbūtnē kreisā kambara sūknēs asinis divos virzienos: aortā (pareizā virzienā) un kreisajā atrijā (nepareizā virzienā vārstu nesaturēšanas dēļ). Līdz ar to samazinās asinīs, kas sasniedz audus, un tā plūsmas ātrums mainās atkarībā no atveres lieluma: jo mazāk efektīvs ir mitrālas slēgums, jo lielāks ir asins daudzums, kas atgriežas atrijā (regurgitētā frakcija). un sirds jauda ir zemāka. Turklāt kreisā atrija attiecīgi paplašinās, lai ietilptu lielākie asins daudzumi.
Diastola laikā, tas ir, kambara un atriju relaksācijas fāzē, regurgitētā asinīs (atriumā) atgriežas kambara, jo šajā fāzē atveras mitrālas vārsts.
Pēdējai patoloģiskajai asins kustībai un iepriekšējai regurgitācijai ir ietekme uz atrioventrikulāro spiediena gradientu . Gradients nozīmē svārstību šajā spiediena gadījumā. Faktiski mitrālās stenozes gadījumā spiediena attiecība, kas pastāv starp diviem nodalījumiem, atšķiras no parastā. Spiediena izmaiņas ir saistītas ar to, ka proporcionāli tiek atdalīta asinīs, kas, pirmkārt, apstādinot atriju un tad kambari, tiek pievienota normālai cirkulācijai. Tas notiek nepareizos laikos, un tā rezultātā palielinās ventrikulārais spiediens. Šajā gadījumā mēs runājam par kreisā kambara mazspēju .
Ja mitrālas nepietiekamības cēlonis lēnām nosaka šo tikko aprakstīto scenāriju, kreisā kambara spēj pielāgoties izmaiņām ( hroniska forma ): tā kļūst hipertrofiska tā, lai kontrolē spiediena pieaugumu tajā. Faktiski hipertrofiskās kambara sienas kontrakcijas laikā līdzsvaro lielo spiedienu, ko izraisa augsts spiediens, un regurgitētais augstums saglabājas stabils. Tomēr šāda situācija rada ventrikulāro sienu lēnu pasliktināšanos, kas novedīs pie sirdsdarbības samazināšanās.
No otras puses, ja mitrālās mazspējas cēlonis strauji attīstās iepriekš aprakstītie fiziopatoloģiskie mehānismi, kreisā kambara nav pietiekami daudz laika, lai pielāgotos pārmaiņām un nekļūtu hipertrofiska ( akūta forma ). Tāpēc kambara sienas nespēj izturēt spriedzi augstā spiediena dēļ, un asins regurgitācijas līmenis pakāpeniski palielinās. Tas izraisa nepārtrauktu spiediena palielināšanos kreisajā atrijā, piemēram, ietekmējot kuģus un rajonus, kas atrodas augšpusē, plaušu vēnās un plaušās, ar iespējamu tūskas attīstību.
Cēloņi
Mitrālas nepietiekamības cēloņi ir daudz. Katrs no tiem izraisa viena vai vairāku strukturālo elementu bojājumus, kas veido mitrālo vārstu; dažreiz var gadīties, ka divi dažādi cēloņi, pievienojot kopā, rada tikai viena vārsta komponenta bojājumu.
Akūtas mitrālās mazspējas gadījumā:
| Traumas veids | cēlonis |
Mitrālā gredzena izmaiņas Vārsta bukletu izmaiņas Tendenču auklu plīsums Papillārie muskuļu traucējumi | Infekcijas endokardīts; trauma; akūta reimatiska slimība; idiopātiska; meksomatozes deģenerācija (kolagenopātija); koronāro artēriju slimība; vārsta protēzes darbības traucējumi. |
Hroniskas mitrālās mazspējas gadījumā:
| Traumas veids | cēlonis |
Mitrālā gredzena izmaiņas Vārsta bukletu izmaiņas Tendenču auklu plīsums Papillārie muskuļu traucējumi | iekaisuma; reimatiskā sirds slimība; pārkaļķošanās; meksomatozes deģenerācija (kolagenopātija); infekciozs endokardīts; sirds išēmija; Marfana sindroms (iedzimts); vārstu krekings (iedzimts); mitrālā vārsta prolapss (iedzimts); saistaudi. |
Tāpēc abiem mitrālas nepietiekamības veidiem ir tikai daži iemesli.
Simptomi un pazīmes
Galvenajam mitrālās mazspējas simptomam, kaut arī ne tik acīmredzams, ir daudz līdzību ar mitrālo stenozi raksturīgo.
- Aizdusa uz slodzes.
- Kardiopalms (sirdsklauves).
- Elpošanas ceļu infekcijas.
- Astēnija.
- Sāpes krūtīs, kas radušās stenokardijas dēļ.
- Plaušu tūska.
Viegls elpas trūkums ir apgrūtināta elpošana. Konkrētajā gadījumā tas rodas no kreisā kambara sirdsdarbības samazināšanās, ko izraisa asinsrites daļa, kas atgrūsta uz atriju. Tādēļ organisma atbildes reakcija ir elpošanas skaita palielināšana, lai līdzsvarotu samazinātu skābekļa daudzumu, jo diapazona apjoms ir nepietiekams.
Plaušu tūska ir tipisks akūta mitrālā vārsta nepietiekamības simptoms. Ātra sirds slimības sākšana neļauj šķidrumam ierobežot efektu, ko izraisa palielināta kambara spiediens. Atšķirībā no tā, kas notiek hroniskas nepietiekamības formās, kreisā kambara faktiski nav laika, lai kļūtu hipertrofiska. Rezultātā pakāpeniski palielinās regurgitētās asinis. Tas izraisa spiediena pieaugumu ne tikai kreisajā atrijā, bet arī kuģos un rajonos, kas atrodas augšup, ti, plaušu vēnās un plaušās . Palielināts plaušu spiediens (plaušu hipertensija ) izraisa elpošanas ceļu saspiešanu un visnopietnākajos gadījumos - šķidrumu noplūdi no tvertnēm uz alveoliem. Šis pēdējais stāvoklis ir plaušu tūskas sākums: šajos apstākļos tiek apdraudēta skābekļa-oglekļa dioksīda apmaiņa starp alveoliem un asinīm.
Sirds slimība, kas pazīstama arī kā sirdsklauves, ir visbiežāk sastopamais mitrālās mazspējas simptoms. Tas sastāv no sirdsdarbības intensitātes un biežuma palielināšanās. Konkrētajā gadījumā sirds mazspēja var rasties priekškambaru mirgošanā
Atriatārā fibrilācija ir sirds aritmija, ti, normālas sirdsdarbības ritma izmaiņas. Tas ir saistīts ar nervu impulsa traucējumiem, kas nāk no priekškambaru sinusa mezgla. Tas izraisa fragmentārus un neefektīvus priekškambaru kontrakcijas no hemodinamiskā viedokļa (ti, kas attiecas uz asins plūsmu).
Mitrālas nepietiekamības gadījumā asins recidīvs atrijā maina asins tilpumu, kas ieplūst aortā ar kambara kontrakciju. Ņemot to vērā, ķermeņa skābekļa patēriņš vairs netiek apmierināts. Saskaroties ar šo situāciju, indivīds, kas cieš no priekškambaru fibrilācijas, palielina elpošanas ceļus, acīmredzamu sirdsklauves, locītavas un dažos gadījumos nepareizu gaisu trūkuma dēļ. Attēlā var turpināties deģenerācija: aizvien pieaugošā regurgitācija un asinsrites uzkrāšanās asinsvadu sistēmās augšpus kreisās atriumas, ja tās ir saistītas ar mainītu koagulāciju, izraisa trombu veidošanos (cietas, ne-mobilas masas, kas sastāv no trombocīti). Trombi var sadalīties un atbrīvoties no daļiņām, ko sauc par emboli, kas, braucot no kuģa sistēmas, var sasniegt smadzenes vai sirdi. Šajās vietās tie kļūst par šķērsli smadzeņu vai sirds audu normālai izsmidzināšanai un oksidācijai, izraisot tā saukto išēmisko insultu (smadzeņu vai sirds) stāvokli. Sirds gadījumā ir arī sirdslēkme .
Atšķirībā no mitrālās stenozes, embolijas mitrālās mazspējas dēļ ir retākas.
Elpošanas orgānu vai krūšu kurvja infekcijas izraisa plaušu tūska.
Sāpes krūtīs, ko izraisa stenokardija, ir reta parādība. Stenokardija ir kreisā kambara hipertrofija, ti, kreisā kambara. Faktiski hipertrofiskajai miokardai ir nepieciešams vairāk skābekļa, bet koronārās implants šo pieprasījumu nepietiekami atbalsta. Tāpēc tā nav koronāro asinsvadu traucējumu sekas, bet gan nelīdzsvarotība starp skābekļa patēriņu un piegādi audiem.
Raksturīgā mitrālās mazspējas klīniskā pazīme ir sistoliskais troksnis . Tas ir radies asins recidīvā, izmantojot puscauri atvērto vārstu, ventrikulārās sistoliskās kontrakcijas laikā.
diagnoze
Mitrālu nepietiekamību var noteikt ar šādiem diagnostikas testiem:
- Stethoscopy.
- Elektrokardiogramma (EKG).
- Ehokardiogrāfija.
- Torakālā radiogrāfija.
- Sirds kateterizācija.
Stetoskops . Sistoliskā kuņģa noteikšana ir visnoderīgākā indikācija mitrālā vārsta nepietiekamības diagnosticēšanai. Elpas skaņu rada asins regurgitācijas pāreja no kreisā kambara uz kreiso asiju. Tas tiek uztverts sistoliskajā fāzē, jo tieši šajā brīdī mitrālais vārsts nav aizvērts, kā vajadzētu. Spēcīga elpa norāda uz mērenu nepietiekamību, bet ne vienmēr spēcīgu. Faktiski vājš elpa tiek uztverta gan pacientiem ar vieglu mitrālu mazspēju, gan pacientiem ar smagu (ti, smagu) nepietiekamību. Šī pēdējā situācija ir kreisā kambara progresīvas deģenerācijas sekas. Atklāšanas zona atrodas V starpsavienojuma telpā, ti, tajā, kas sakrīt ar mitrālā vārsta pozīciju.
EKG . Mērot elektriskās aktivitātes sirds ar mitrālu mazspēju, EKG parāda:
- Kreisā kambara hipertrofija.
- Kreisā atrija pārslodze.
- Augiālā fibrilācija.
- Sirds išēmija.
EKG diagnostika dod priekšstatu par mitrālās mazspējas smaguma pakāpi: ja iznākums ir salīdzināms ar veseliem indivīdiem, tas nozīmē, ka tas nav smaga forma; otrādi, pārbaude parāda minētos pārkāpumus.
Echokardiogrāfija . Izmantojot šo ultraskaņas emisiju, šis diagnostikas līdzeklis neinvazīvā veidā parāda sirds pamatelementus: atrijus, ventrikulus, vārstus un apkārtējās struktūras. No ehokardiogrāfijas ārsts var noteikt:
- Vārstu nepareiza uzvedība, kas radusies vārsta stīgu bojājumu dēļ.
- Kreisā kambara anomālijas sistolē un diastolē.
- Palielinās kreisā atrija (paplašināta atrija) lielums.
- Maksimālais plūsmas ātrums ir turbulentā sistoliskā plūsma regurgitācijā, izmantojot nepārtrauktas un pulsējošas Doplera metodes. No pirmā mērījuma var iegūt spiediena gradientu starp kreiso skrūvi un kreiso kambari; no otrā, regurgitācijas apmēra.
Krūškurvja rentgenogramma . Tas ir noderīgs situācijas novērošanai plaušu līmenī, pārbaudot, vai ir klāt edemas. Turklāt tas ļauj redzēt tipiskas anatomo-patoloģiskas izmaiņas:
- Kreisais atrium, kas paplašināts ar asins atgremošanu.
- Hipertrofiska kreisā kambara.
- Kalcifikācija, ko nosaka konkrēti vārsta vai gredzena cēloņi.
Sirds kateterizācija . Tā ir invazīva hemodinamikas metode. Katetru ievada tvertnes sistēmā un tiek novadīts pie sirds. Asinsvadu un sirds dobumos tā darbojas kā izmeklēšanas zonde. Šī eksāmena mērķi ir šādi:
- Apstipriniet klīnisko diagnozi.
- Novērtējiet hemodinamiskās izmaiņas, ti, asins plūsmu asinsvados un sirds dobumos, kvantitatīvi. Jo īpaši šis stāvoklis tiek pētīts plaušu līmenī.
- Noteikti pārliecinieties, vai varat iejaukties ķirurģiski.
- Novērtējiet citu vārstu disfunkciju iespējamību.
terapija
Terapeitiskā pieeja atšķiras atkarībā no mitrālā deficīta smaguma. Vieglas, asimptomātiskas formas prasa profilaktiskus pasākumus, lai novērstu baktēriju infekcijas, piemēram, endokardītu, kas ietekmē sirds dobumus.
Pirmā simptomu parādīšanās un mērenas / smagas formas prasa lielāku uzmanību, izmantojot zāļu terapiju un, iespējams, operāciju.
Visbiežāk lietotie medikamenti simptomātiskos mitrālās mazspējas gadījumos ir:
- AKE inhibitori . Tie ir fermentu sistēmas inhibitori, kas pārveido angiotenzīnu. Tās ir hipotensīvās zāles, kas samazina palielināto spiedienu kreisās atrioventrikulārās dobumos un asinsvadu sistēmās, kas atrodas augšpusē.
- Diurētiskie līdzekļi . Tie ir arī hipotensīvi.
- Vasodilatori . Piemērs: nitroprussīds.
- Digitālā . To lieto priekškambaru mirgošanai.
Ķirurģija kļūst būtiska dažās kritiskās situācijās: ja pacientam ir smaga hroniska mitrāla mazspēja vai ja viņam ir akūta forma.
Ir divas iespējamās ķirurģiskās operācijas:
- Vārsta nomaiņa ar protēzi . Tā ir visvairāk īstenota iejaukšanās šo personu vārstiem, nevis jauniem, ar nopietnām anatomiskām anomālijām. Tiek veikta torakomija, un pacients tiek ievietots ārējā cirkulācijā (CEC). Ekstrakorporālo asinsriti veic, izmantojot biomedicīnisku ierīci, kas veido sirds un plaušu ceļu, kas aizstāj dabisko. Tādā veidā pacientam tiek garantēta mākslīga un īslaicīga asinsrite, kas ļauj ķirurgiem pārtraukt asins plūsmu sirdī, novirzot to uz citu tikpat efektīvu ceļu; tajā pašā laikā tas ļauj brīvi darboties uz vārsta aparāta. Protēzes var būt mehāniskas vai bioloģiskas. Mehāniskās protēzes paralēli nepieciešamas antikoagulantu terapijai. Bioloģiskās protēzes ilgst 10-15 gadus.
- Mitrāla vārsta remonts . Tā ir pieeja, ko mitrālu trūkumu dēļ nosaka vārstu konstrukciju izmaiņas: gredzens, cuspids, tendīnās auklas un papilārie muskuļi. Ķirurgs darbojas atšķirīgi atkarībā no tā, kur atrodas vārsta bojājums. Atkal, pacienti tiek ievietoti ekstrakorporālā asinsritē. Tas ir izdevīgs paņēmiens, jo protēzēm ir daži trūkumi: kā mēs redzējām, bioloģiskās vielas ir jāaizstāj pēc aptuveni 10-15 gadiem, bet mehāniskajām tām ir nepieciešama nepārtraukta antikoagulantu lietošana. Tā ir metode, kas nav piemērota mitrālā deficīta reimatiskajām formām: tomēr tās ir reti sastopamas.




