vispārinājums
Lyell sindroms ir nopietna iekaisuma patoloģija, par laimi reti. Šim stāvoklim ir raksturīga plaša nekrolīze, tas ir ādas virsmas slāņa un gļotādu, kas noved pie to atdalīšanās, iznīcināšana .

Lyell sindroma pamatā esošā reakcija ir redzama ar izsitumu veidošanos ar sarkanām plāksnēm un blisteriem, gļotādas eroziju un epidermas atdalīšanos dažādās ķermeņa daļās, it kā āda būtu pakļauta degošai vielai .
Vairumā gadījumu Lyell sindroms ir narkotiku izraisīts, un, šķiet, tas ir saistīts ar noteiktu zāļu veidu lietošanu. Retāk klīnisko attēlu var izraisīt infekcija, alerģija vai kaulu smadzeņu transplantācija.
No klīniskā viedokļa Lyell sindroms ir ārkārtas situācija sakarā ar riskiem, kas saistīti ar ādas iznīcināšanu un vispārējām sekām (dehidratācija, infekcijas komplikācijas, elektrolītu nelīdzsvarotība uc). Ja tā netiek ārstēta ar intensīvu aprūpi, Lyell sindroms ir potenciāli letāls.
ko
Lyell sindroms: kas tas ir?
Lyell sindroms ir iekaisīga dermatoloģiska slimība, kas galvenokārt skar gļotādas un ādu . Šo stāvokli raksturo ādas epitēlija un gļotādu iznīcināšana un atdalīšanās ( dermo-epidermas nekrolīze ), kas ir sekundāra imūnsistēmas patoloģiskai aktivizācijai. Šī reakcija ir plaša, jo Lyell sindroms ietver vismaz 30% no ķermeņa virsmas laukuma .
Lyell sindroms: sinonīmi un terminoloģija
Lyell sindroms ir pazīstams arī kā toksiska epidermas nekrolīze ( TEN, kas apzīmē " toksisku epidermas nekrolīzi "). Retāk šis stāvoklis tiek dēvēts par multiformu plankumu eritēmu.
Lyell sindroms tiek uzskatīts par smagāko polimorfā eritēmas variantu.
Lai uzzinātu vairāk: polimorfā eritēma - raksturīgās pazīmes, veidi un cēloņi »Cēloņi
Lyell sindroms ir gļotādas iekaisums, ko izraisa šūnu mediēta imūnreakcija, kas izraisa plašu audu bojājumu . Praksē notiek plaši izplatīta nekrolīze, kas izraisa ādas epitēlija un gļotādu iznīcināšanu un atdalīšanos.
Lyell sindroma sekas var būt ārkārtīgi nopietnas: skartie cilvēki ir pielīdzināmi apdegumiem.
Kas var izraisīt Lyell sindromu?
Aptuveni 70% gadījumu Lyell sindroms ir narkotiku izraisīts; retāk toksiskā epidermālā nekrolīze ir saistīta ar infekcijām, kaulu smadzeņu transplantāciju vai citiem iemesliem. Dažreiz Lyell sindroms ir idiopātisks, tāpēc iemesls, kas izpaužas, nav identificējams.
NARKOTIKAS
Vairumā gadījumu Lyell sindroms ir saistīts ar dažu zāļu lietošanu.
Lielāks toksiskas epidermas nekrolīzes attīstības risks ir saistīts ar šādām zālēm:
- allopurinolu;
- Pretinfekcijas līdzekļi un antibiotikas:
- Sulfonamīdi (piemēram, citrimaksazols un sulfasalazīns);
- nevirapīna;
- Pretepilepsijas līdzekļi:
- karbamazepīnu;
- Phenobarbital;
- Fenitoīns;
- lamotrigīns;
- Nesteroīdie pretiekaisuma līdzekļi (oksikama izcelsmes ģimenes NPL);
Zāles, kas var izraisīt Lyell sindromu, ietver arī:
- Amoksicilīns, ampicilīns un citi penicilīni;
- cefalosporīniem;
- Valproīnskābe;
- barbiturātus;
- Hinolons.
Retāk konstatēta toksiska epidermālā nekrolīze pēc difterijas, stingumkrampju, bakas, hepatīta B, poliomielīta un tuberkulozes vakcīnu ievadīšanas.
CITI Cēloņi
Lyell sindromu var izraisīt arī:
- Infekcijas (herpes simplex vīruss un Mycoplasma pneumoniae );
- alerģija;
- Kaulu smadzeņu transplantācija;
- Sistēmiskā sarkanā vilkēde.
Lyell sindroms: patogenētiskais mehānisms
Toksiskās epidermas nekrolīzes sākuma mehānisms vēl nav pilnībā zināms, bet šķiet, ka ir iesaistīti vairāki faktori.
Šķiet, ka narkotiku izraisītais Lyell sindroms izraisa nenormālu imūnās atbildes reakciju uz konkrētu zāļu ( paaugstinātas jutības reakcija vai alerģija ) vai dažiem no tā izrietošiem metabolītiem .
Šie reaktīvie produkti nosaka iekaisuma mediatora, alfa audzēja nekrozes faktora (TNF-α) veidošanos, kas spēj tieši izraisīt audu bojājumus un bojājumus (ar apoptozes indukciju keratinocītos, ti, nāve, no kuras atdalās āda) un netieša (citu imūnsistēmas komponentu pieņemšana, piemēram, citokīni, chemokīni, citotoksiskas T šūnas un NK).
Nesen tika novērots, ka selektīvā keratinocītu (apoptozes) iznīcināšana Lyell sindroma laikā ir mainījusies mijiedarbība starp FAS membrānu receptoriem, kas ir atbildīgi par šo šūnu programmēto pašnāvību, un to atbilstošo ligandu ( FAS L vai CD95L), kas izteikts pārpalikumā. Vienkāršāk sakot, Lyela sindroms būtu pārspīlēta epidermas šūnu nāves ziņojumu pārspīlēta aktivizēšana, kas reaģē uz komandu ar " masveida pašnāvību ".
Tendence attīstīt šo reakciju, iespējams, atzīst ģenētisko nosliece. Jāuzsver, ka katrā atsevišķā subjektā Lyell sindroms ir specifisks konkrētam medikamentam, tāpēc patoloģiskā imūnreakcija tiek ierosināta tikai tad, kad tiek veikta konkrēta medikamenta vai tā analogā viela.
Lyell sindroms: cik plaši izplatīts?
Par laimi, Lyell sindroms ir ļoti reti: saslimstība ir aptuveni 1/1 000 000 gadījumu gadā.
Simptomi un komplikācijas
Lībeles sindromu raksturo:
- Gļotādas erozijas ;
- Lielas platības, kurās ir dermas-epidermas atdalīšanās ;
Lai būtu skaidrs, pacientam ar toksisku epidermas nekrolīzi ir stāvoklis, kas ir ļoti līdzīgs lielam apdegumam . Šā iemesla dēļ Lyell sindroms prasa tūlītēju diagnozi un atbilstošu intensīvu ārstēšanu ārkārtas režīmā.
Lyela sindroma prodromālās izpausmes
Sistēmiski un nespecifiski simptomi paredz, ka bojājumi, kas raksturo Lyell sindromu, proti, izteiktu ādas audu noārdīšanos, kam seko gļotādas iesaistīšanās. Šīs prodromālās izpausmes galvenokārt ir drudzis un vispārēja slikta pašsajūta .
Agrāk var parādīties eritēma un sāpīga roku un kāju tūska .
Lyela sindroma sākšanās laiki
- Ja Lyell sindroms ir narkotiku izraisīts, starp atbildīgo zāļu lietošanu un pirmajām klīniskajām pazīmēm var paiet no 4 līdz 28 dienām.
- Lyell sindroma bojājumi ir ādas izsitumi un epidermas atdalīšanās, kas visi ir akūti. Gļotādas iesaistīšanās parasti ir vienlaicīga ar ādas iekļūšanu.
Lyell sindroma bojājumi, kas skar ādu un gļotādas
Pēc prodroma simptomu rašanās Lyell sindroms ietver izsitumus, kas sastāv no sarkanīgi plāksteri, makulas un papulas. Tas parasti sākas no sejas, kakla un stumbra un pēc tam izplatās uz pārējo ķermeni.
Izsitumiem seko blisteru vai blisteru veidošanās, un 1-3 dienu laikā sākas ādas lobīšanās un epidermas atdalīšanās . Šajā posmā daudziem pacientiem var būt arī izteikta dedzinoša sajūta un niezoša āda .
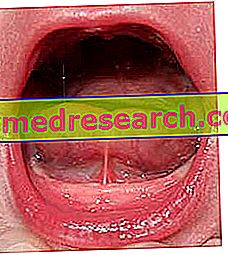
Šīs pazīmes ir saistītas ar gļotādu eroziju bojājumiem, kas saistīti ar muti, rīkles, deguna, acs konjunktīvas un dzimumorgāniem.
Lyell sindroms: kuras vietas ir skartas?
Lyell sindroma gadījumā ādas un gļotādu izsitumi skar vairāk nekā 30% ķermeņa virsmas.
Bojājumi galvenokārt ietekmē sejas, ekstremitāšu (muguras un plaukstu, ekstremitāšu un pēdu pēdu virsmas) un stumbru, bet dzimumorgānu, acu un iekšējās epitēlija iesaistīšana ir iespējama, piemēram, elpceļos vai urīnceļos.
Lyell sindroms ietekmē arī mutes dobuma gļotādas, izraisot erozijas bojājumus, vezikulas, sāpes un dedzināšanu uz lūpām, aukslējas un smaganu.
Lyell sindroma komplikācijas
Dermas-epidermas atdalīšanās, kas raksturo Lyell sindromu, var izraisīt dažādas ārkārtas situācijas, piemēram:
- Hemodinamiskās sekas elektrolītu zudumam, elpošanas problēmām un dehidratācijai;
- Ļoti intensīvas sāpes;
- Septisks risks;
- Vairāku orgānu mazspēja.
Atklātais derms paredz infekcijas komplikācijas, tostarp sepsi.
Pat pēc dzīšanas ir iespējams nokļūt Lyell sindroma sekās, īpaši acīs un dzimumorgānos, piemēram:
- trihiāze;
- Punctata keratīts (radzenes iekaisums);
- Simblefarons (saķere starp sirdsklauves un zarnu konjunktīvu);
- phimosis;
- Maksts synechiae.
diagnoze

Kā tiek konstatēts Lyell sindroms?
Lyell sindroma diagnoze ir klīniska, un tā pamatā ir pacienta objektīvā pārbaude, tas ir, bojājumu novērošana ādas un gļotādu līmenī, iespējams, palīdzot histoloģiskai izmeklēšanai pēc ādas biopsijas veikšanas.
Ja nepieciešams, lai noteiktu precīzu Lyell sindroma cēloni, ārsts var izmantot dažus atbalsta testus, piemēram:
- Pilna asins aina;
- Urīnvielas mērīšana asinīs;
- Elektrolītu dozēšana;
- VES;
- Aknu darbības tests;
- Mikrobioloģiskās kultūras no asinīm, siekalām un paraugiem, kas ņemti no bojājumiem;
- Seroloģiskie testi HSV, Mycoplasma pneumoniae vai citiem mikroorganismiem, par kuriem ir aizdomas, ka tie ir iesaistīti patoloģijā.
Diemžēl, kad Lyell sindroms joprojām ir sākotnējā fāzē un izpaužas ar nespecifiskiem prodromāliem simptomiem, agrīna diagnoze ne vienmēr ir iespējama, un tas var novest pie cēloņu un ārstēšanas identificēšanas aizkavēšanās.
Lyell sindroms: ko vajadzētu atšķirt?
Stīvensa-Džonsona sindroms tiek uzskatīts par ierobežotu Lyell sindroma variantu: šo apstākļu simptomātiskie attēli ir ļoti līdzīgi viens otram, atšķirībā no tā, ka pēdējais ir plašāks un smagāks. Faktiski Stīvensa-Džonsona sindroms skar mazāk nekā 10% no visa ķermeņa virsmas, savukārt Lyell sindroms var ietvert vairāk nekā 30% no tā .
Lasīt vairāk: Stīvensa-Džonsona sindroms - definīcija, simptomi un cēloņi »ārstēšana
Pacientiem ar Lyell sindromu drīkst iekļūt intensīvās aprūpes nodaļā vai lielās apdegumu nodaļās, tiklīdz ir aizdomas par diagnozi.
Pirmās palīdzības un atbalsta pasākumi
Lai izvairītos no potenciāli letālu komplikāciju rašanās (piemēram, sepse vai vairāku orgānu mazspēja), Lyell sindroms prasa hospitalizāciju .
Pacients tiek pielīdzināts lielam apdegumam un tādā veidā tiek ārstēts, ti, ar ādas asepsiju, elektrolītu nelīdzsvarotības korekciju, rehidratāciju un pacienta barošanu intravenozi.
Pirmās operācijas, kas jāpiešķir pacientam, kurš cieš no Lyell sindroma, ietver:
- Intravenozo šķidrumu ievadīšana (piezīme: asinsvadu pieeja tiek veikta veselā zonā);
- Pacienta uzturēšana siltā vidē ar nemainīgu temperatūru (no 26 līdz 28 ° C), lai novērstu termiskos zudumus;
- Dzīvības pazīmju kontrole (sirdsdarbības ātrums, izdalīšanās ar urīnu utt.);
- Epidermas atdalīšanās apjoma novērtējums;
- Tūlītēja visu zāļu apturēšana (ja iespējams);
- Pacienta īslaicīga pārnešana uz degšanas vienību vai intensīvās terapijas nodaļu.
Ādas bojājumi, kas raksturīgi Lyell sindromam, katru dienu jāārstē tāpat kā daļēji biezie apdegumi. Toksiska epidermas nekrolīze var būt ļoti sāpīga, tāpēc, ja nav kontrindikāciju, var veikt piemērotu pretsāpju terapiju.
Lai novērstu klīniskā attēla pasliktināšanos, var lietot intravenozus imūnglobulīnus, ciklosporīnu, ciklofosfamīdu, pentoksifilīnu un talidomīdu. Kortikosteroīdu lietošana ir ļoti pretrunīga, un vēlākos Lela sindroma posmos var būt pat kaitīgi.
prognoze
- Lyela sindroma prognoze nav labvēlīga, un kopumā tā ir cieši saistīta ar dermo-epidermālās atdalīšanās pakāpi. Nosacījums ir saistīts ar mirstības līmeni aptuveni 25-40%.
- Ja ārstēšana ir agrīna, Lyell sindroms var korelēt ar labvēlīgu attīstību. Pēdējā gadījumā pēc dažām nedēļām novēro ādas atjaunošanos.